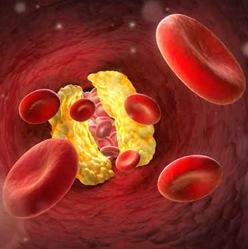
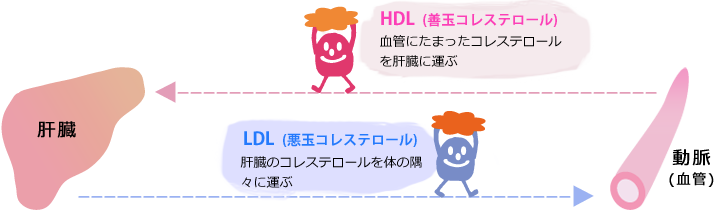
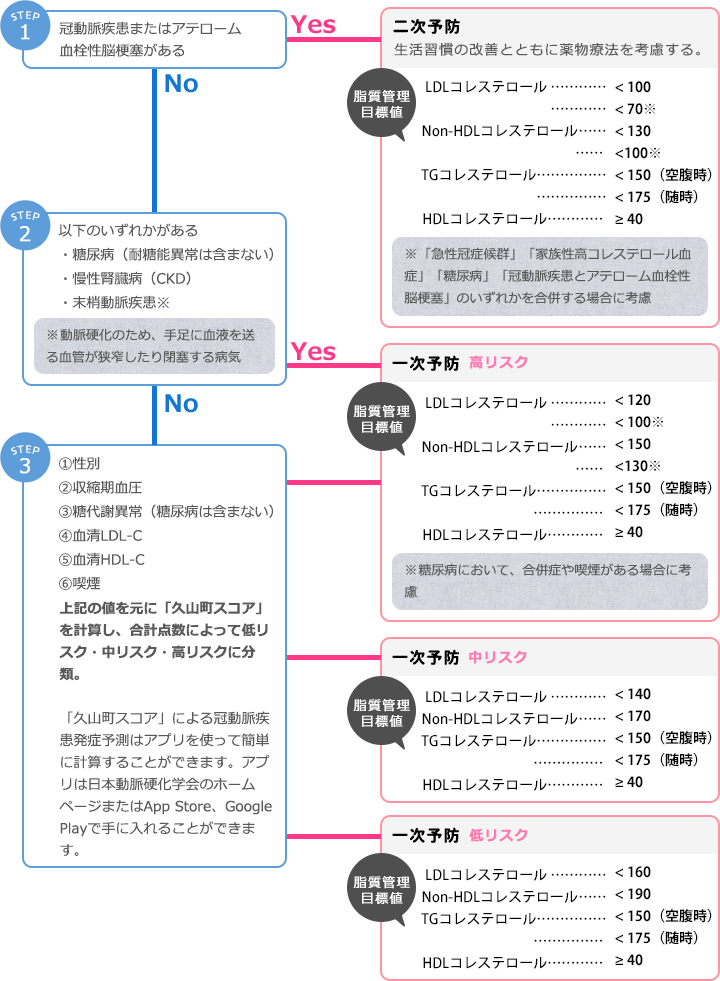
ただし、上記カテゴリーで特にリスクの高い人や、生活習慣の改善を行っても管理目標値に達しない場合は薬物療法が必要になります。
食事療法
食べ過ぎをやめ、なるべく標準体重を維持することが基本となります。
- 1. 肉の脂身、乳製品、卵黄の摂取を控えて、魚類、大豆製品の摂取を増やすこと
- 2. 野菜、果物、未精製穀類、海藻の摂取を増やす
- 3. 食塩を多く含む食品の摂取を控える
- 4. アルコールの過剰摂取を控える
運動療法

継続的な運動には、メタボリックシンドロームや動脈硬化性疾患の予防・治療効果があります。脂質異常症に対しては、特にHDLコレステロールを増やし、トリグリセライドを減らす効果が高いことが知られています。それ以外にも運動は、インスリンの働きを高めたり(糖尿病の予防・治療)、ストレスを解消したり、骨密度や脳の働きを高めることがわかっています。
具体的には1日30分以上の有酸素運動(速歩やスロージョギング・水泳など)を行うことが勧められています。ただし、知らない間に動脈硬化が進んでいる場合もありますので、急に慣れない運動を始める際には注意する必要があります。
薬物療法
スタチン(HMG-CoA還元酵素阻害薬)がLDLコレステロールを低下させる効果が高く(20〜50%)、ガイドラインでも推奨されています。スタチンが副作用などで使用できない場合や、スタチンだけでは管理目標値に達しない場合は、エゼチミブ(小腸コレステロールトランスポーター阻害薬)を使用あるいは併用することもあります。エゼチミブのLDLコレステロール低下作用は約20%と言われています。
トリグリセライドが1,000mg/dL以上と著明に上昇している場合には、急性膵炎を起こす危険性が高いため、食事指導とともに薬物治療を開始することが勧められています。スタチンはトリグリセライドを低下させる作用があまり強くない(10〜20%程度)ため、特にトリグリセライドが単独で高い場合には、フィブラート系薬剤を使用します。フィブラート系薬剤はトリグリセライドを30〜40%低下させますが、一方でLDLコレステロールを低下させる作用は強くありません(約10%)。LDLコレステロールとトリグリセライドの両方が高い場合には、スタチンとフィブラート系薬剤を併用することもあります。
残念ながら、現在HDLコレステロールのみを上昇させる薬剤はなく、CETP阻害薬という薬剤が開発中です。既存の薬剤の中では、フィブラート系薬剤がHDLコレステロールを35〜45%上昇させます。またスタチンの一部やエゼチミブもHDLコレステロールをわずかに上昇させることがわかっています。海外ではニコチン酸誘導体が使用されることがありますが、痒みや顔面潮紅(顔のほてり)などの副作用が多く、日本ではほとんど使用されていません。